.jpg)
- Прием в клинике, выезд на дом и дистанционные консультации по E-mail и WhatsAp
- УЗИ сердца собакам и кошкам в клинике и с выездом на дом на аппарате высокого класса
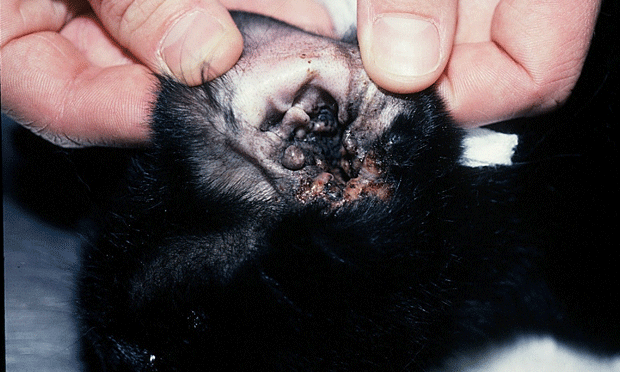
Наружный отит у кошки Фото из журнала Clinician’s Brief
Статья из книги A Colour Handbook of Skin Diseases of the Dog and Cat SECOND EDITION 2009 г
Перевод с англ.: ветеринар - невролог/кардиолог Васильев
Для диагностики наружного отита должны быть выполнены соответствующие клинические, диагностические и лабораторные процедуры, чтобы исключить различные первичные, предрасполагающие и поддерживающие факторы. Начальной диагностической процедурой должна быть цитологическая оценка ушного экссудата или отделяемого из ушей. Мазки должны быть окрашены или по Граму или модифицированным методом Райта (напр. Дифф- Квик) и исследованы на количество и морфологию лейкоцитов, чешуек кожи и/или акантоцитов, опухолевых клеток, грибков и бактерий.
Наличие кокков указывает на Staphylococcus spp. или Streptococcus spp., в то время как наличие грам-негативных палочек может указывать на Pseudomonas spp. или Proteus spp. Malassezia spp., которые являются наиболее часто встречающимися грибками в ушах и имеют форму земляного ореха. Большинство кокковых инфекций и инфекция Malassezia spp.ассоциированы с отсутствием нейтрофилов. Большинство тяжелых кокковых инфекций и инфекций, вызываемых палочками, ассоциированы с большим количеством дегенеративных нейтрофилов с внутриклеточными бактериями. Нейтрофилы также могут наблюдаться при контактных реакциях, а наличие как эритроцитов, так и нейтрофилов часто наблюдается при изьязвлении ушного канала. Вдобавок к окрашенным мазкам, отделяемое из ушного канала может быть смешано с минеральным маслом и исследовано на эктопаразиты и их яйца или личинки.Когда на при цитологии выявляются грам-негативные палочки, образцы ушного экссудата должны быть посеяны на среду с определением чувствительности к антибиотикам. Это необходимо вследствие высокой вероятности Pseudomonas spp., которая может стать резистентной к большинству антибактериальных агентов. Посев на среду и определение чувствительности также должны быть выполнены, если не наблюдается значимого ответа на начальное лечение.
Чтобы диагностировать опухоль, или дифференцировать неоплазию от пролиферации ткани в ушном канале при наружном отите, может быть получена биопсия при помощи эндоскопических щипцов, проведенных через конус отоскопа. Целостность барабанной перепонки может быть оценена при помощи осторожного введения мягкой трубки при прямой визуализации. Отделяемое из уха может часто имитировать барабанную перепонку; зонд для искусственного кормления или катетер будут, однако, проходить в среднее ухо без сопротивления. Даже если барабанная перепонка невидима, способность трубки проходить на соответствующую глубину показывает разрыв перепонки.
Рентгенографические изменения достаточно специфичны, но плохо чувствительны в диагностировании отита среднего уха. Кроме того, изменения могут быть очень слабо выражены. Для оценки должны быть выполнены серии снимков в левой и правой косой проекциях, дорсовентральной проекции черепа и, если это необходимо, рострокаудальной проекции с открытым ртом под общей анестезией. Необходимо искать окклюзию и костные изменения ушного канала, затемнение мягкотканой плотности в полости среднего уха и лизис или пролиферацию стенки слухового пузыря. Костные изменения диктуют необходимость рассмотрения хирургического вмешательства, поскольку, прогноз только медикаментозного лечения осторожный. Компьютерная и магниторезонансная томографии выявляют патологию ушного канала и окклюзию и средний отит очень точно, но они дороги и их доступность может быть ограничена. Ультразвуковое исследование может быть использовано для определения наличия жидкости и мягких тканей в барабанном пузыре, но этот метод требует практики и только недавно начал применяться.
Лечение
Любые предрасполагающие состояния при наружном отите должны получить соответствующее лечение специфического заболевания или фактора.
Очищение ушей в условиях клиники
Чтобы убедиться, что ушные каналы свободны от экссудата и отделяемого до местного лечения, рекомендуется, чтобы клиницист выполнил первоначальное очищение. Уши с минимальным количеством секрета и проходимыми каналами могут быть очищены без седации. Однако, седация обычно необходима для первоначального очищения, поскольку, она позволяет более тщательно очистить и лучше визуализировать ушной канал и барабанную перепонку. Комбинация кетамина (1,36 -2,2 мг/кг), диазепама (0,45 мг/кг) и ацепромазина (0,23 мг/кг) смешанных вместе и введенных внутривенно используется с удовлетворительными результатами как для исследования, так и для очищения ушей. Альтернативно, может использоваться комбинация медетомидина (10 мг/кг) и буторфанола (0,1 мг/кг) внутривенно с дальнейшим увеличением дозы при необходимости. Общая анестезия с интубацией трахеи используется, если уши выраженно поражены и болезненны, или используется видеоотоскоп. Если уши гиперпластичны и стенотичны, 2-3 недели местного и /или системного лечения глюкокортикостероидами ( преднизон или преднизолон 1-2 мг/кг перорально 1 раз в сутки или метилпреднизолон 0,25 мг/кг перорально 2 раза в сутки) могут снизить отечность и позволить провести оценку и промывание.
Состояние барабанной перепонки должно оцениваться до очищения. Если она не может быть визуализирована из-за отделяемого, или если известно, что она разорвана, для промывания уха может быть использован изотонический раствор натрия хлорида. Если животное начинает жевать, кашлять или появляется рвота после введения жидкости в ухо, это хороший индикатор того, что барабанная перепонка разорвана. Если изотонический раствор не может вымыть отделяемое из уха, то должен использоваться раствор, содержащий пропиленгликоль, бензойную кислоту, салициловую кислоту или яблочную кислоту. Один из авторов также безопасно использует Epi-Otic® (Virbac). Эти растворы используются для очищения ушей с разорванной барабанная перепонкой без очевидных симптомов ототоксичности. Однако, среднее ухо всегда напоследок промывается изотоническим раствором (Примечание: Необходимо учитывать, что не имеется полностью безопасных растворов для очищения среднего уха. Даже вода может вызывать потерю слуховой и/или вестибулярной функции)
Если барабанная перепонка не повреждена, ушные каналы заполняются соответствующим раствором для очищения и ушные каналы затем массажируются в течение 1-2 минут, чтобы размягчить и растворить отделяемое. Избыток раствора и отделямое, которые выходят из слухового прохода, удаляются ватными тампонами. Этот процесс повторяется до тех пор, пока раствор не станет, после введения в ухо, свободным от отделяемого. Сухое, восковидное и липкое отделяемое может быть удалено заполнением ушного канала церуминолитическим раствором в течение 15-20 мин, чтобы размягчить отделяемое, которое затем удалено при помощи массажа или промыванием ушного канала при помощи ирригатора. Последнее гораздо более эффективно; однако необходимо следить, чтобы была возможность выхода промывной жидкости, для избежания повреждения среднего уха.
Промывание и аспирация с использованием мочевого катетера или зонда для искусственного кормления соответствующего диаметра, введенного под прямой визуализацией через отоскоп, очень эффективный способ удаления оставшейся жидкости и отделяемого и контроля полного очищения. Трехходовой кран используется для соединения шприца, подачи жидкости и мочевого катетера или зонда для кормления соответствующей длины и диаметра. Кончик катетера размещается рядом с барабанной перепонкой или в среднем ухе при визуализации через используемый отоскоп. Важно наклонить кончик вентрально, чтобы избежать чувствительных структур в дорсальной части полости среднего уха. Шприц и трехходовой кран используются для промывания и аспирации ушного канала и среднего уха, если это необходимо, до полного удаления отделяемого. В конце процедуры может быть использовано вяжущее средство для осушения ушного канала. Ретроградное промывание с использованием этой техники очень эффективно для удаления глубоко расположенного материала и является единственным эффективным способом очищения среднего уха.
Очищение уха может значительно облегчаться использованием инструментов, которые могут как промывать, так и аспирировать (напр. Earigator® [MedRx] и системы Karl Storz) через катетер, введенный через рабочий канал видеоотоскопа. Когда выполняются техники промывания и аспирации, требуется общая анестезия. Ушные кюретки или кольца очень полезны для удаления прилипшего материала, но они должны использоваться с осторожностью и под общей анестезией, чтобы избежать повреждения ушного канала или барабанной перепонки. Петля, вводится в ухо через используемый отоскоп и осторожно устраняет обструкцию. Хирургические пинцеты типа «крокодил» также полезны, особенно при удалении кератиновых пробок, волос и инородных тел, но может быть трудным открыть их достаточно в узких слуховых каналах.
Нормальная барабанная перепонка должна быть тугую, прозрачную серо-белую натянутую часть, которая прикрепляется под углом от дорсолатеральной стенки к вентромедиальной., и слегка выпуклую розовую дряблую часть дорсально. Прикрепление молоточка выглядит как белая,С- формы структура, размещенная передней частью рострально к краниальному краю. Если барабанная перепонка разорвана, при промывании обычно возникают пузырьки.
Наличие выпуклой, непрозрачной, обесцвеченной или воспаленной перепонки является показанием для миринготомии. Ее лучше выполнять с использованием стилета или кюретки через видео или операционный отоскоп пунктированием каудовентральной части перепонки. Образцы могут быть взяты на цитологию или посев на среду ENT тампоном или инстилляцией и аспирированием малого количества стерильного изотонического раствора. Барабанный пузырь может быть промыт как ранее описано, обращая внимание на наклон катетера вентрально, чтобы избежать повреждения чувствительных структур, локализованных дорсально.
Нужно помнить, что во многих случаях инфекции Pseudomonas или случаях, когда имеется выраженная секреция слизи в среднем ухе, результаты очищения уха в госпитале будут очень преходящими, поскольку ухо опять будет наполняться секретами в течение 12 -24 часов. В таких случаях, очищение ушей в домашних условиях и/или промывание становится первостепенным. Очищение ушей в госпитале всегда полезно, но не всегда необходимо.
Статьи по теме;
Новая переводная статья в Телеграм
(краткое содержание)
https://t.me/veterinar66
Обыкновенная пузырчатка у собаки, предположительно, вызванная фенобарбиталом
Veterinary Record Case Reports
19 January 2026
200 видео патологических непроизвольных движений у собак и кошек с описанием.
Видео можно смотреть по платной подписке в Телеграме.
Список видео:
Часть 2: пароксизмальная дискинезия и дистония
Полезные статьи
- 70 переводных статей об эпилепсии собак и кошек
- Судорожные припадки и эпилепсия у кошек
- Судорожные припадки у собак
- Парез\паралич и слабость лап у собак и кошек
- Нарушения равновесия у собак и кошек
- Боль у собак и кошек с неврологическим заболеванием
- Симптомы при разной локализации неврологических нарушений у собак и кошек






